Дуплексное сканирование сосудов головы и шеи включает в себя ультразвуковое исследование и допплерографию сосудов головного мозга и брахиоцефальных артерий (БЦА). Это современный метод исследования для ранней диагностики цереброваскулярных болезней, атеросклероза и других патологий.
В нашем медицинском центре ведут прием лучшие врачи и диагносты города, мы располагаем современным оборудованием и предоставляем полный перечень диагностических и консультационных услуг.
УЗИ и допплерографию головы и БЦА проводят при обнаружении у пациента отдельных соматических заболеваний, после перенесенного ишемического инсульта, во время подготовки к хирургическим вмешательствам. Основными показаниями для расширенной ультразвуковой диагностики выступают следующие симптомы:
Показания для дуплексного сканирования головы и шеи
- регулярные головокружения;
- шум, звон, свист и другие посторонние звуки в ушах;
- потери сознания;
- нарушения речи и координации движений;
- постоянные головные боли;
- онемение в руках;
- снижение остроты слуха и зрения.
Разновидности исследований
Дуплексное сканирование брахиоцефальных артерий (БЦА) также называют экстракраниальным. Оно направлено на изучение состояния вен и артерий, питающих головной мозг и расположенных снаружи (в области шеи). Такой тип обследования показан при планировании хирургических операций на сердце, подозрениях на тромбоз яремных вен, головной боли, а также пациентам, у которых потенциально могут развиваться нарушения кровотока в этой области (на фоне заболеваний позвоночника, сахарного диабета, нарушений холестеринового обмена, свертывания крови, курения и т.д.). Изучение внутричерепных вен и артерий головы с помощью ультразвука и допплера называют транскраниальной допплерографией (ТКДГ) сосудов. Процедуру проводят, если при исследовании экстракраниальных артерий и вен были обнаружены области стеноза или окклюзии, которые потенциально способны нарушать церебральное кровообращение, при системных заболеваниях артерий и вен (артериальная гипертензия, васкулиты), при обнаружении патологий вещества головного мозга во время других обследований (КТ, МРТ), для динамического контроля лечения, а также при клинических признаках нарушений мозгового кровообращения.Как проводится дуплексное сканирование головы и шеи?
Дуплекс проводят в специально оборудованном кабинете. Пациент ложится на кушетку, под шею помещается валик. На кожу в зонах изучения будет нанесен гель. Диагностика осуществляется с помощью датчика, который врач аккуратно перемещает по поверхности шеи и головы пациента. По завершении процедуры выдается заключение.
Результаты обследования сосудов
Во время экстра- и транскраниальной допплерографии сосудов головного мозга и шеи могут быть обнаружены:- стенозирующие (сдавливающие) и окклюзирующие (закрывающие просвет сосудов) патологии, риски инсультов;
- аномалии развития сосудистого русла;
- артериальные и венозные аневризмы;
- церебральный вазоспазм;
- нарушения циркуляции крови;
- доклинические признаки системных заболеваний сосудов;
- тромбоз и атеросклероз.




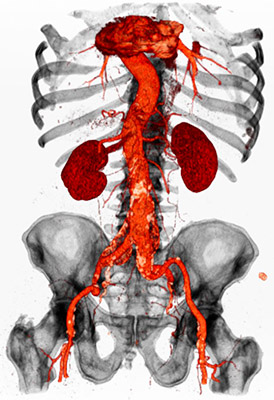 Аневризма опасна по ряду причин, в первую очередь она может сдавливать окружающие ткани, а так же есть угроза разрыва и тромбирования.
При помощи данного исследования, к тому же проверяется расслаивается ли стенка аорты или другой артериальный сосуд. Что случается при дефекте мышечного слоя артерии.
И все эти опасные процессы внутри брюшной полости можно увидеть при проведении дуплексного сканирования, а значит вовремя назначить лечение. К тому же это совершенно безболезненный и безвредный для организма процесс.
Аневризма опасна по ряду причин, в первую очередь она может сдавливать окружающие ткани, а так же есть угроза разрыва и тромбирования.
При помощи данного исследования, к тому же проверяется расслаивается ли стенка аорты или другой артериальный сосуд. Что случается при дефекте мышечного слоя артерии.
И все эти опасные процессы внутри брюшной полости можно увидеть при проведении дуплексного сканирования, а значит вовремя назначить лечение. К тому же это совершенно безболезненный и безвредный для организма процесс.